肾细胞癌(RCC)是在怀孕期间被报道最多的泌尿肿瘤之一。怀孕次数越多,患病风险越高。至少一次怀孕史的妇女与没有怀孕的妇女相比,患病风险增加了 40%~90%。虽然孕期大多数发现的病灶是小肿瘤,但仍有相当比例的患者被诊断为局部进展性疾病,其中高达 17% 的患者在诊断时伴有远处转移。
孕期肾癌的危险因素
肥胖、吸烟、止痛药、环境因素、高血压、糖尿病、慢性肾病、生殖和激素因素都是 RCC 的危险因素。
孕期需要注意的特有的危险因素有:
1. 长时间摄入脂肪可诱发 RCC。体重每增加 5 公斤,女性患 RCC 的风险就增加 35%;
2. 雌激素可能在 RCC 的发病机制相关;
3. 体力活动与 RCC 风险呈负相关;
4. 高血压是 RCC 的另一个独立危险因素。约 18% 的妊娠期 RCC 患者伴有高血压;
5. 原有肾脏疾病的存在增加孕期 RCC 独立相关。
临床表现
妊娠妇女中经常在超声检查中偶然发现 RCC。
主要症状有:疼痛(50%)、血尿(47%)、高血压(18%)和经典的血尿三联征、疼痛和可触及肿块(26%)。发热(21%)、体重减轻(9%)和肿瘤出血引起的晕厥(3%)也可能发生。其他较少见的表现是溶血性贫血、高钙血症或肿瘤囊肿破裂。
诊断和影像
在妊娠的所有阶段,最安全的诊断影像学研究是超声和磁共振,没有致畸作用。超声对肾脏肿块的诊断较好,对大于 3 cm 的外生肿块,其敏感性可与 CT 相媲美。核磁共振成像是一种可重复的检查。
钆是在 MRI 检查中使用的造影剂,虽可跨越胎盘屏障,但没有对胎儿的不利影响的记录。欧洲放射学会(European Society of Radiology)指南已批准其在妊娠的所有阶段可使用该药物。
在妊娠期,肾脏活检不是诊断的必要手段,因为需要尽快处理的肾脏肿物在治疗前通过影像学已经可以提供足够的诊断依据。
手术时机的选择
考虑到患者的年龄、怀孕状况、肾功能、肿瘤大小和复杂性、介入治疗的风险,目前积极监测(AS)的选择仍然是治疗共识。
妊娠期 RCC 的手术建议是由诊断的时间、肿瘤的大小和分期、恶性肿瘤的风险、母亲的一般健康状况和胎儿存活的可能性决定的。在怀孕期间肾肿瘤手术的时机是有争议的。从开放到腹腔镜技术手术切除仍然是主要的治疗方法。
1. 如果在妊娠早期怀疑有恶性肾肿块,手术通常不需要延迟。有证据表明,在怀孕的前三个月,手术本身并没有显著增加流产率。
2. 妊娠中期的手术治疗需要平衡与侵入性手术相关的母婴风险和延迟手术的风险。在妊娠中期或者晚期进行的外科手术容易导致子宫收缩、死产或早产。
3. 如果发现肾脏肿瘤的时间接近分娩日期,那么手术可以推迟到分娩日期。通常建议在妊娠晚期切除肿瘤,并进行剖腹产。
孕期腹部手术并发症包括: 子宫直接损伤、子宫胎盘血流量减少、麻醉药致畸作用、麻醉对产妇血流动力学和酸碱平衡的不良影响、通气功能障碍、血栓栓塞风险增加、术后药物不良反应。
腹腔镜治疗肾细胞癌
根治性肾切除(RN)或保留肾单位手术(NSS)是治疗 RCC 的基本方法。一旦做出手术治疗的决定,应根据外科医生的技能和适当设备的选择手术方式(剖腹或腹腔镜)。
妊娠期腹腔镜手术的益处与非妊娠患者相似,包括术后肠梗阻更少、术后疼痛更少、住院时间缩短、更快地返回工作岗位。
腹腔镜手术可以通过经腹腔入路或腹膜后入路进行,每种入路都有各自的优缺点。根据外科医生的偏好、肾脏肿块的位置和技术复杂性,选择通过哪种途径进行手术。
孕期腹腔镜手术注意事项
因为担心手术相关的风险,如子宫损伤,流产,畸形,早产,高碳酸血症等风险,所以在怀孕期间腹腔镜手术历来被认为是危险的,并尽可能避免。
事实证明,随着外科技术的提高、经验的积累以及手术器械的不断改进,这些担忧都是可以避免的。一些作者比较了腹腔镜手术和开放手术对孕妇的影响,比较了不同的结果,如住院时间、使用解痉药、术后镇痛的需要、恢复正常饮食和活动的时间。发现两组分娩时的孕周、出生体重和 Apgar 评分无统计学差异。
同时对孕期腹腔镜手术提供几点建议:
1. 当孕妇仰卧位时,妊娠子宫对下腔静脉施加压力,导致心脏静脉回流减少。在手术过程中,静脉回流的减少会导致心输出量的减少,同时伴有母体低血压和胎盘灌注减少。侧卧位将使子宫脱离腔静脉,改善静脉回流和心输出量。
2. 安全穿刺技术是至关重要的,研究人员认为开放(Hasson)技术是合适的。如果子宫小于 18 周,最初的套管针放置在脐内,而不是脐下。在子宫大小 ≥ 18 周的妊娠中,最初的套管针放置在肚脐上方,侧面的孔在直视下放置。一些作者建议超声引导下首先插入套管针,以避免扩大子宫损伤。
妊娠各时期穿刺套管位置如下图:
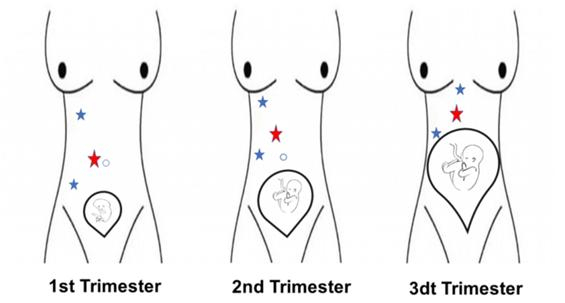
3. 可使用 5 毫米的腹腔镜,这样可以灵活地将腹腔镜移动其他端口进行观察,如果需要从另一个套管针位置获得更好的可视化效果 (可以在 Hasson 端口使用 10 毫米腹腔镜,然后在较小的套管针位置使用 5 毫米腹腔镜)。
4. 维持稳定的母体血流动力学参数以提供足够的子宫胎盘循环,避免早产,最大限度地减少二氧化碳的注入,以最大限度地增加心脏输出量、母体肝血流和避免胎儿酸中毒,最好的方法是保持气腹内压力<12 mm Hg。
5. 二氧化碳气腹确实存在高碳酸血症的风险。建议母亲换气过度,使潮气末二氧化碳(CO2)浓度 ≤ 35 mm Hg。
6. 如果技术上允许连续的胎儿监护是可行的。如术中发现缺氧引起胎儿窘迫的体征,应采取非手术操作、改变患者体位及保守宫内复苏技术,避免立即分娩。
妊娠联合腹腔镜手术是可行的,并发症率低。结合多学科的方法,多专业的沟通和熟练的外科操作一定会给母亲和胎儿最好的结果。
参考文献:Curet MJ, Allen D, Josloff RK, et al. Laparoscopy during pregnancy. Arch Surg. 1996;131:546-50.
